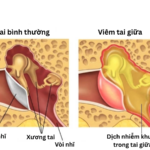
Tiên lượng cho hầu hết bệnh nhân viêm tai giữa là rất tốt. Tử vong do viêm tai giữa cấp là một hiện tượng hiếm gặp trong thời hiện đại. Nhờ việc chẩn đoán và điều trị sớm đã mang lại tiên lượng tốt hơn cho căn bệnh này. Bệnh viêm tai giữa cấp tính mặc dù là nhiễm khuẩn thường gặp và dễ điều trị nhưng nếu không phát hiện sớm và điều trị triệt để thì rất dễ để lại các biến chứng. DUPOMA sẽ điểm danh một loạt các biến chứng của viêm tai giữa cấp tính trong bài viết dưới đây.
1. Thủng màng nhĩ
Là tình trạng rách màng nhĩ, dẫn đến sự thông thương giữa ống tai ngoài và tai giữa. Dịch mủ tích tụ ở trong tai giữa tạo áp lực lớn lên màng nhĩ, khiến màng nhĩ bị căng phồng và có nguy cơ thủng. Viêm tai giữa gây hoại tử và thiếu máu cục bộ màng nhĩ, dẫn đến vỡ và phá hủy. Vùng vỡ phổ biến nhất là ở màng trung tâm, tiếp theo là vùng trung tâm trước và sau, tương ứng với vùng pars tensa thường bị tổn thương nhất.
Khoảng 5% đến 10% trẻ em bị nhiễm trùng tai sẽ bị rách một vết nhỏ ở màng nhĩ. Hầu hết các trường hợp thủng màng nhĩ đều tự khỏi mà không có biến chứng; tuy nhiên, một số trường hợp có thể trở thành mạn tính và dẫn đến các biến chứng như mất thính lực, viêm tai giữa mạn tính, u cholesteatoma và viêm xương chũm.
Bệnh nhân bị thủng màng nhĩ có thể phát triển thành viêm tai giữa mạn tính. Nếu viêm tai giữa mạn tính phát triển, nhiễm trùng có thể ăn mòn vào các xương nhỏ của tai trong, ảnh hưởng đến thính giác.
2. Mất thính lực
Mất thính lực là một trong các biến chứng có thể gặp khi viêm tai giữa cấp tính không được điều trị và chuyển thành viêm tai giữa mạn tính. Tình trạng viêm tai giữa mạn tính kéo dài có thể dẫn đến giảm hoặc mất thính lực.
Tác động của mất thính lực càng quan trọng với độ tuổi 6 – 24 tháng. Đây là giai đoạn quan trọng cho sự phát triển ngôn ngữ, vốn liên quan đến thính lực. Mất thính lực dẫn truyền do viêm tai giữa mạn tính hoặc tái phát có thể ảnh hưởng xấu đến sự phát triển ngôn ngữ và dẫn đến các vấn đề về lời nói kéo dài, cần phải trị liệu ngôn ngữ.
3. Các biến chứng nội sọ
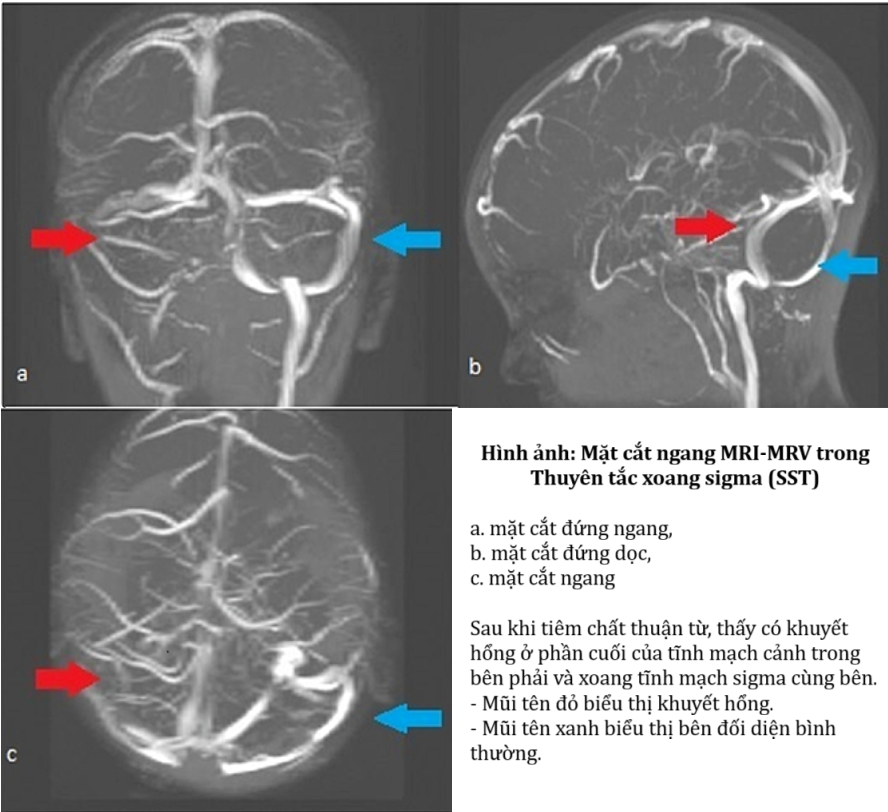
Nhiễm trùng lan rộng từ tai và xương thái dương gây ra các biến chứng nội sọ của viêm tai giữa . Nhiễm trùng lây lan qua 3 con đường: lan truyền trực tiếp, viêm tắc tĩnh mạch và lan truyền qua đường máu.
- Áp xe não: Biến chứng nội sọ gây tử vong cao nhất (tỷ lệ tử vong 25%). Thường khu trú ở thùy thái dương hoặc tiểu não do huyết khối tĩnh mạch trực tiếp. Tổn thương có thể xảy ra ngoài màng cứng, dưới màng cứng hoặc trong não.
- Viêm màng não: Biến chứng trong sọ thường gặp nhất. Triệu chứng: đau đầu dữ dội, sốt, nôn, sợ ánh sáng. Các dấu hiệu của Kernig và Brudzinski có thể được theo dõi. Chẩn đoán bằng chọc dò dịch não tủy.
- Tràn dịch não do viêm tai: Đây là biến chứng hiếm gặp nhất của nhiễm trùng tai giữa. Các triệu chứng hàng đầu là đau đầu, buồn ngủ, mờ mắt, buồn nôn và nôn và đôi khi nhìn đôi. Khởi phát có thể nhiều năm sau bệnh tai giữa mạn tính. Khám lâm sàng cho thấy phù gai thị, liệt cơ thẳng ngoài do dây thần kinh sọ não VI kéo căng ở một hoặc cả hai bên có thể được tìm thấy và có bằng chứng liên quan đến nhiễm trùng tai giữa
- Huyết khối xoang sigma: Nhiễm trùng huyết, sốt dao động và viêm màng não. Nếu cục máu đông lan ra xa, sẽ có một dây chằng có thể sờ thấy ở cổ. Nếu cục máu đông lan đến xoang hang, các dấu hiệu có thể bao gồm lồi mắt, liệt vận nhãn và phù nề. Những bệnh nhân này thường có thêm biến chứng nội sọ.
- Thoát vị não
- Rò rỉ dịch não tủy (CSF)
4. Các biến chứng ngoại sọ
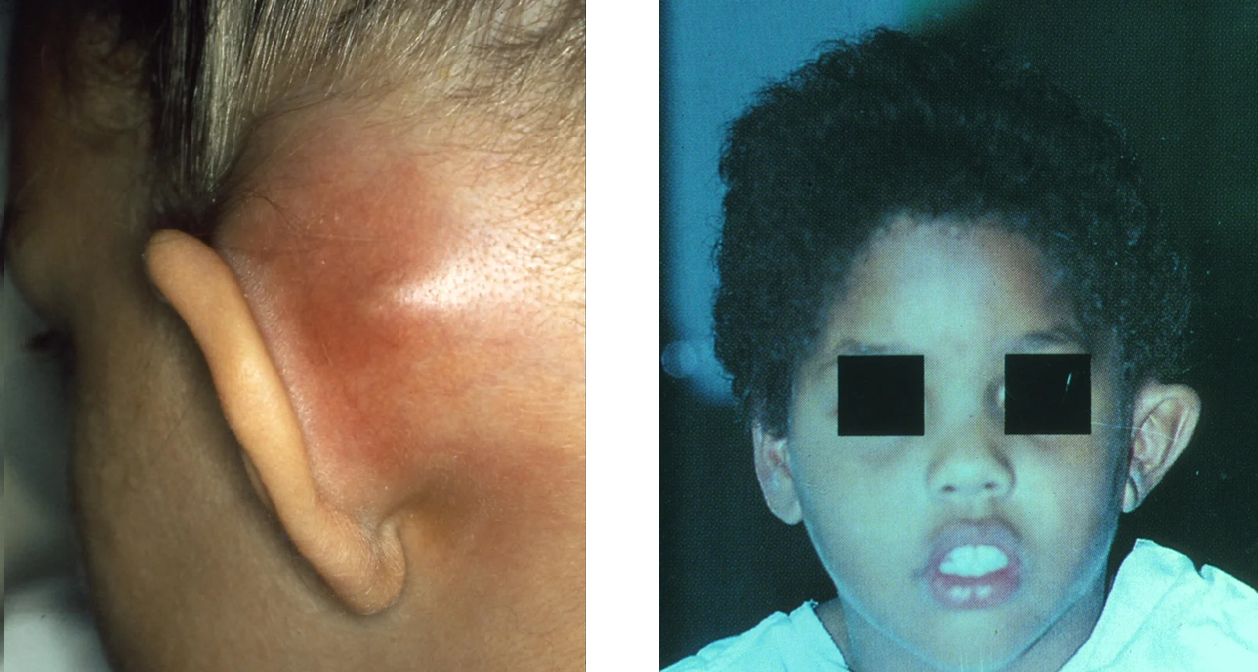
Biến chứng ngoài sọ thường là hậu quả trực tiếp của tình trạng viêm cấp tính hoặc mạn tính tại chỗ. Các biến chứng của viêm tai giữa bao gồm:
- Liệt dây thần kinh mặt: Có thể là do tác động trực tiếp hoặc viêm xương trong qá trình phù nề hoặc mất myelin do độc tố vi khuẩn hoặc do huyết khối, hở ống thần kinh mặt. Mặc dù có tổn thương thần kinh nhưng đây là tổn thương có thể hồi phục hoàn toàn sau điều trị.
- Viêm mê đạo: Thường biểu hiện bằng mất thính lực, chóng mặt, buồn nôn/nôn. Nó có thể là do độc tố hoặc vi sinh vật lan truyền trực tiếp dẫn đến viêm mê đạo thanh dịch hoặc mủ.
- Viêm xương chũm: Biến chứng phổ biến nhất của viêm tai giữa cấp. Là kết quả của sự tắc nghẽn lối vào hang chũm. Tình trạng viêm gây ra sự phá hủy trong cấu trúc xương thái dương. Bệnh nhân bị đau sau tai. Ngoài các dấu hiệu nội soi tai điển hình, còn quan sát thấy phù nề ở vùng sau tai.
- Áp xe dưới màng xương: là một trong những biến chứng phổ biến nhất của viêm xương chũm cấp. Kết quả cuối cùng là sự lây lan của nhiễm trùng từ tai giữa, ngách thượng nhĩ, aditus ad antrum và các tế bào xương chũm
- Viêm xương đá: Nhiễm trùng và viêm phần chóp xương đá thái dương, thường là biến chứng của viêm xương chũm mủ
- Rò mê đạo
- Viêm tai giữa mủ mạn tính
- Áp xe sau tai
Biến chứng liên quan đến điều trị
Dù phẫu thuật không thường dùng trong AOM, khi cần thiết vẫn phải thực hiện.
- Chọc hút dịch màng nhĩ là thủ thuật an toàn nhưng hiệu quả điều trị viêm tai giữa cấp (AOM) còn hạn chế, chủ yếu mang tính chẩn đoán.
- Rạch màng nhĩ có thể gây chấn thương áp suất.
- Đặt ống thông màng nhĩ là biện pháp phẫu thuật phổ biến để điều trị viêm tai giữa, với nhiều biến chứng nhưng đa phần ở mức chấp nhận được.
Biến chứng liên quan đến đặt ống thông màng nhĩ được nhắc tới là chảy dịch tai.
- Chảy dịch tai: kéo dài dưới 3 tuần và đáp ứng tốt với điều trị
- Chảy dịch tai mạn tính: dai dẳng, tái phát, khó điều trị
Ngoài biến chứng do ống thông, cần cân nhắc rủi ro của gây mê.
- Gây mê toàn thân: đau, buồn nôn, sâu răng, đau họng, dị ứng, viêm phổi hít, đau đầu/lưng, hạ thân nhiệt, và các biến chứng nặng như trụy tim mạch, suy hô hấp, thuyên tắc phổi, tổn thương thần kinh, sốc phản vệ, tử vong.
- Gây tê tại chỗ: ít biến chứng nặng hơn, nhưng có thể gây đau, hạ huyết áp, nhịp chậm, tổn thương thần kinh, hạ thân nhiệt, bí tiểu và vẫn còn cảm giác đau khi làm thủ thuật.
Dự phòng biến chứng viêm tai giữa
- Theo dõi thần kinh chặt chẽ để phát hiện viêm màng não và các dấu hiệu khác
- Thử nghiệm 24 giờ thuốc kháng sinh phổ rộng tiêm tĩnh mạch, theo chính sách địa phương
- Thuốc nhỏ tai kết hợp kháng sinh và steroid
- Giảm đau tốt
- Truyền dịch tĩnh mạch nếu bệnh nhân bị nôn hoặc mất nước
- Nước mắt nhân tạo và bôi trơn mắt nếu bị liệt mặt
- Thuốc an thần tiền đình ngắn hạn như prochlorperazine nếu bị chóng mặt/chóng mặt
- Không dùng đường uống nếu lo ngại bệnh nhân có thể cần phẫu thuật: thông thường, phẫu thuật chỉ dành cho những bệnh nhân không cải thiện hoặc tình trạng trở nên tồi tệ hơn trong 24 giờ đầu tiên.
Mặc dù biến chứng trong viêm tai giữa ít gặp nhưng không thể phủ nhận vẫn có những trường hợp biến chứng nặng và nguy hiểm. Việc dự phòng biến chứng là điều cần thiết và quan trọng không kém việc điều trị bệnh.