Một vết đốt nhỏ từ muỗi Aedes có thể mở đường cho virus Chikungunya xâm nhập cơ thể, gây nên những cơn sốt dữ dội và đau khớp đến mức người bệnh phải khom lưng khi di chuyển. Hiểu rõ nguyên nhân gây bệnh là chìa khóa để ngăn chặn Chikungunya trước khi nó lan rộng
Tác nhân gây bệnh – Virus Chikungunya
Bệnh Chikungunya là bệnh truyền nhiễm do virus Chikungunya (CHIKV) gây ra.
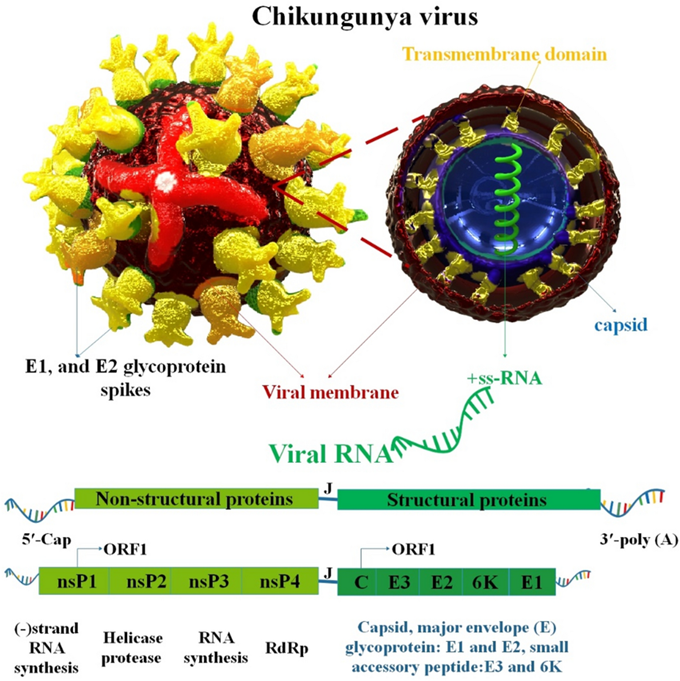
Virus Chikungunya là loại virus RNA sợi đơn thuộc chi Alphavirus, họ Togaviridae.
Tên gọi “Chikungunya” bắt nguồn từ tiếng Makonde ở Đông Phi có nghĩa là “người đi khom”, “uốn cong người” để mô tả triệu chứng đặc trưng của bệnh là đau khớp nghiêm trọng
Virus Chikungunya có khả năng nhân lên trong cơ thể muỗi và người, tạo ra một chu lỳ lây truyền liên tục. Đặc điểm di truyền của virú cũng có sự khác biệt giữa các dòng virus lưu hành ở các khu vực địa lý khác nhau, ảnh hưởng đến khả năng lây truyền và mức độ nghiêm trọng của bệnh
Cấu trúc bộ gen và tổ chức của Virus Chikungunya
- CHIKV có bộ gen RNA sợi đơn, cảm ứng dương tính (~12 kb) với hai khung đọc mở (ORF).
- ORF 5′ mã hóa cho bốn protein phi cấu trúc (nsP1-nsP4) quan trọng cho quá trình tổng hợp bộ gen và nhân bản virus.
- ORF 3′ mã hóa cho các protein cấu trúc (sP: Capsid, E1, E2, E3, 6K, TF) tạo nên hạt virus hoàn chỉnh và chịu trách nhiệm cho việc lắp ráp, nảy chồi và xâm nhập vào tế bào.
- Hạt virus CHIKV có kích thước nhỏ (~70 nm), bao gồm một vỏ capsid chứa RNA và được bao bọc bởi lớp màng lipid.
Cơ chế xâm nhập của Virus Chikungunya
- CHIKV có khả năng lây nhiễm nhiều loại tế bào khác nhau.
- Protein glycoprotein E1 và E2 đóng vai trò chính trong quá trình xâm nhập: E2 giúp virus bám vào tế bào, còn E1 là glycoprotein dung hợp.
- Quá trình này bắt đầu bằng việc virus liên kết với các glycosaminoglycans (GAGs) trên bề mặt tế bào (đặc biệt là heparan sulphate).
- Nhiều yếu tố xâm nhập (entry factors) đã được xác định, bao gồm MXRA8, CD147, DC-SIGN và L-SIGN. Trong đó, MXRA8 được nghiên cứu nhiều nhất và được coi là một thụ thể xâm nhập quan trọng, mặc dù virus vẫn có thể sử dụng các thụ thể khác.
- CHIKV xâm nhập vào tế bào chủ yếu qua con đường nội bào qua trung gian clathrin (clathrin-mediated endocytosis). Sau đó, virus được đưa vào endosome.
- Môi trường pH thấp trong endosome kích hoạt sự dung hợp màng, cho phép bộ gen của virus được giải phóng vào tế bào chất để bắt đầu quá trình nhân bản.
Nguồn gốc và sự lây lan ban đầu của Chikungunya
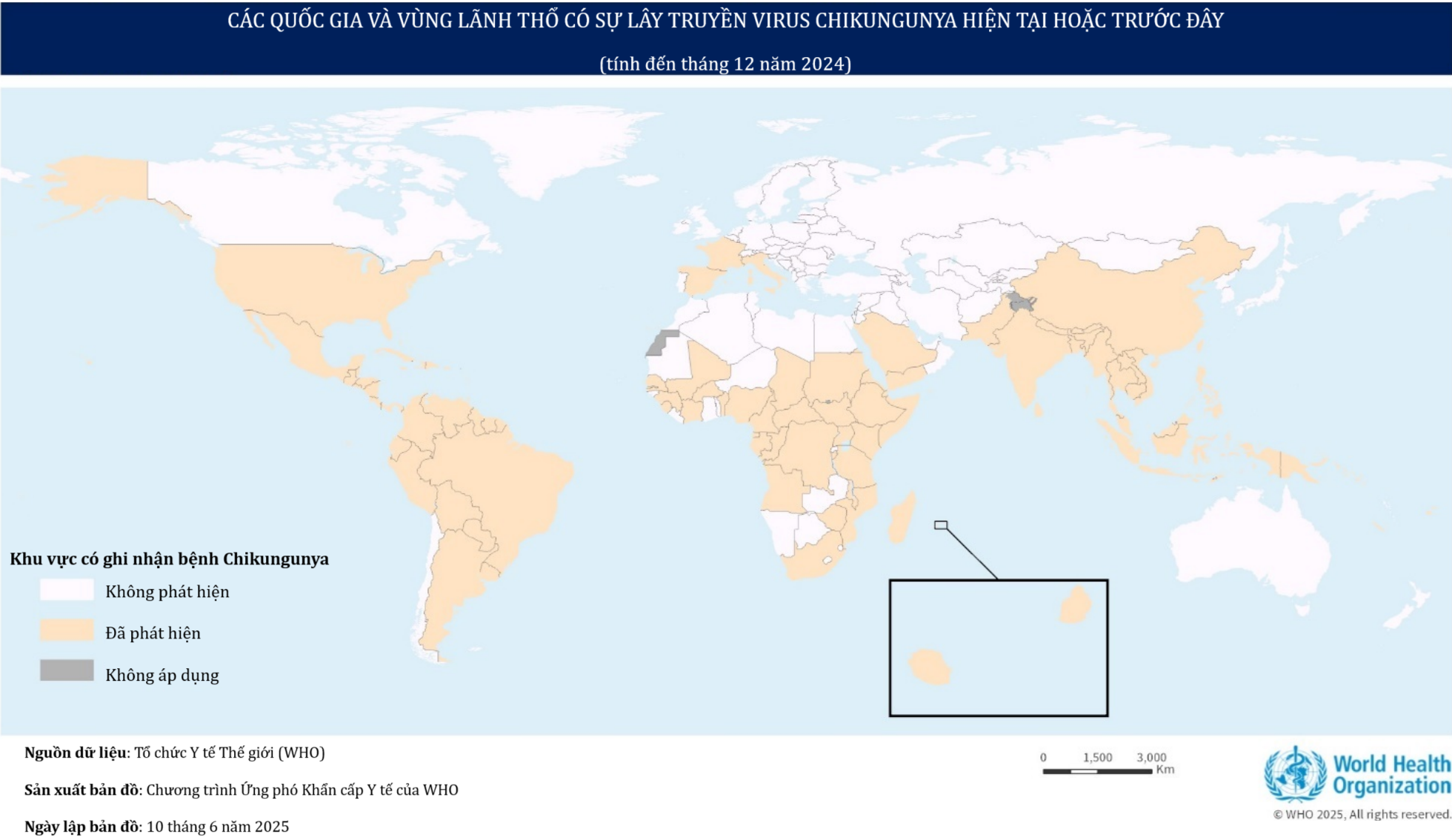
Lần đầu tiên virus Chikunguanya (CHIKV) được phân lập ở Tanzania vào năm 1952 từ một bệnh nhân sốt, CHIKV được cho là đã tiến hóa ở Châu Phi ít nhất 300–500 năm trước. Sau lần phân lập đầu tiên, nhiễm CHIKV ở Châu Á đã sớm được xác nhận vào giữa những năm 1950 với bằng chứng đầu tiên về nhiễm trùng lâm sàng từ một bệnh nhân ở Ấn Độ vào năm 1954 và đợt bùng phát đầu tiên được xác nhận trong phòng thí nghiệm ở Thái Lan vào năm 1958.
Trong giai đoạn 1960–1980, dịch vẫn xuất hiện lẻ tẻ ở châu Phi và châu Á nhưng giảm dần về quy mô, cho đến khi virus tái xuất mạnh mẽ vào năm 2004 tại Kenya, rồi nhanh chóng lan sang các đảo Ấn Độ Dương như Comoros, La Réunion, Mauritius và Mayotte. Đặc biệt, đợt bùng phát ở La Réunion (2005–2006) ảnh hưởng tới khoảng một phần ba dân số và ghi nhận cả các ca tử vong.
Từ năm 2005 trở đi, CHIKV bước vào giai đoạn lan rộng toàn cầu. Tại châu Á, nhiều đợt dịch lớn đã xảy ra ở Ấn Độ (1,3 triệu ca năm 2005–2006), Sri Lanka, Malaysia, Thái Lan, Singapore, Trung Quốc và Campuchia. Năm 2007, virus lan tới châu Âu với các ca lây truyền tại địa phương ở Ý, sau đó là Pháp (2010) và một số nước Nam Âu khác. Ở Thái Bình Dương, dịch xuất hiện tại New Caledonia (2011), Papua New Guinea (2012), rồi lan tới Tonga, Samoa, Tokelau và Polynesia thuộc Pháp (2014, 25% dân số mắc).
Đến năm 2013, CHIKV được ghi nhận lần đầu ở châu Mỹ tại vùng Caribe, rồi bùng phát nhanh chóng trên toàn lục địa với hơn 1 triệu ca trong năm đầu tiên. Năm 2014, virus lan tới Mỹ (Florida, Texas, Puerto Rico) và tiếp tục lưu hành tại hơn 50 quốc gia, khiến hơn 75% dân số toàn cầu có nguy cơ nhiễm bệnh. Trong những năm gần đây, nhiều đợt dịch đáng chú ý vẫn xảy ra: Pakistan và Ấn Độ (2016–2017), Pháp (2017), Brazil (2014–2017), Cộng hòa Congo và Ethiopia (2019), cùng các ổ dịch mới ở Nam Mỹ. Năm 2023, Nam Mỹ tiếp tục bùng phát mạnh, trong đó Paraguay ghi nhận dịch lớn nhất từ trước đến nay.
Tính đến tháng 7 năm 2025, khoảng 240.000 trường hợp mắc bệnh và 90 trường hợp tử vong liên quan đã được báo cáo tại 16 quốc gia/vùng lãnh thổ trên khắp Châu Mỹ, Châu Phi, Châu Á và Châu Âu. Riêng tại châu Á báo cáo hơn 34.000 trường hợp từ Ấn Độ, Sri Lanka, Mauritius, Pakistan và Trung Quốc
Tất cả các khu vực có quần thể muỗi Aedes aegypti hoặc Aedes albopictus hiện đều đã trải qua tình trạng lây truyền qua muỗi tại địa phương. Virus có nguy cơ lây lan đến các khu vực chưa bị ảnh hưởng bởi những người bị nhiễm bệnh khi đi lại.
Tác nhân truyền bệnh – Virus Chikungunya
Virus CHIKV lây sang người chủ yếu qua vết đốt của muỗi cái bị nhiễm bệnh, phổ biến nhất là:
- Aedes aegypti: thường trú ngụ như một loài muỗi trong nhà ở thành thị, chủ yếu hút máu người và phần lớn bị giới hạn ở những vùng có khí hậu ấm hơn do không có khả năng trú đông.
- Aedes albopictus (muỗi hổ châu Á): cũng lây truyền nhiều loại arbovirus, có thể được tìm thấy ở các vùng cận nhiệt đới cũng như các vùng ôn đới lạnh hơn và có thể trú đông dưới dạng trứng và muỗi trưởng thành ở những vùng có khí hậu lạnh hơn. Loài này có phạm vi địa lý rộng hơn và có xu hướng sống ngoài trời và xa con người hơn, ăn các loài động vật khác trong tự nhiên
- CHIKV cũng đã được phát hiện ở các loài Aedes khác như Ae. furcifer , Ae. taylori , Ae. luteocephalus , Ae. africanus , Ae. dalzieli và Ae. neoafricanus và cả ở Anopheles coustani , Anopheles rufipes và Culex ethiopicus. Tuy nhiên, vai trò và tầm quan trọng của những loài muỗi này trong việc truyền CHIKV vẫn chưa chắc chắn.
Hai loài muỗi chính truyền bệnh Aedes (Ae.) aegypti và Ae. albopictus cũng truyền các bệnh khác như sốt xuất huyết Dengue và Zika. Muỗi Aedes thường hoạt động mạnh vào ban ngày, đặc biệt là sáng sớm và chiều muộn.

Có một số yếu tố có thể ảnh hưởng đến động lực truyền bệnh và khả năng gây dịch của vectơ CHIKV, bao gồm bản thân muỗi, môi trường và virus.
- Khả năng của muỗi trong việc truyền mầm bệnh là rất quan trọng. Các nghiên cứu cho thấy muỗi từ các khu vực địa lý khác nhau có khả năng truyền CHIKV khác nhau, gợi ý vai trò của yếu tố di truyền và vị trí địa lý.
- Nhiệt độ là một yếu tố then chốt. Sự gia tăng nhiệt độ toàn cầu có thể khiến muỗi Aedes aegypti (vốn sống ở vùng khí hậu ấm) di chuyển đến các vùng mới, mang theo CHIKV và các bệnh do arbovirus khác.
- Hệ vi sinh vật trong ruột muỗi có thể ảnh hưởng đến virus. Vi khuẩn nội bào Wolbachia (Wb) là một ví dụ điển hình. Wb có thể điều chỉnh phản ứng miễn dịch của muỗi, làm giảm khả năng nhân lên của virus, như virus CHIKV và DENV (sốt xuất huyết).
Con đường lây truyền
- Khi con muỗi chưa bị bệnh hút máu người mang virus đang trong giai đoạn nồng độ virus cao trong máu, thường trong tuần đầu mắc bệnh, virus sẽ xâm nhập và nhân lên trong cơ thể muỗi.
- Sau thời gian ủ bệnh trong muỗi, virus sẽ truyền sang người khác khi muỗi tiếp tục đốt người lành.
- CHIKV có hai chu trình lây truyền chính:
- Đô thị: người ↔ muỗi ↔ người (phổ biến nhất hiện nay)
- Sylvatic (rừng rậm): động vật hoang dã ↔ muỗi ↔ người (chủ yếu ở châu Phi)
- Từ mẹ sang con: Rất hiếm khi bệnh nhiễm trùng có thể lây truyền từ phụ nữ mang thai sang thai nhi, chủ yếu là trong tam cá nguyệt thứ hai. Nếu phụ nữ mang thai bị nhiễm bệnh vào thời điểm sinh nở, em bé có thể bị nhiễm bệnh khi sinh (tức là lây truyền trong khi sinh), thường dẫn đến bệnh nặng ở trẻ sơ sinh. Virus Chikungunya không được tìm thấy trong sữa mẹ và cho đến nay vẫn chưa có báo cáo nào về việc trẻ sơ sinh bị nhiễm bệnh qua đường bú mẹ.
- Qua máu: truyền máu nhiễm virus hoặc tai nạn phòng thí nghiệm.
- Không lây trực tiếp qua tiếp xúc thông thường, ho, hắt hơi hoặc sữa mẹ.
Nguy cơ một người truyền virus chikungunya cho muỗi đốt hoặc qua máu là cao nhất khi bệnh nhân bị nhiễm virus trong tuần đầu tiên của bệnh.
Yếu tố bùng phát dịch
Yếu tố dịch tễ chính liên quan đến sự bùng phát của bệnh Chikungunya là sự hiện diện và mật độ cao của muỗi Aedes. Các yếu tố môi trường sống làm tăng nguy cơ bao gồm:
- Mùa mưa: Tạo ra nhiều vùng nước đọng, nơi muỗi Aedes sinh sản.
- Khu dân cư đông đúc, thiếu vệ sinh môi trường: Tạo điều kiện thuận lợi cho muỗi phát triển.
- Du lịch và giao thương quốc tế: Người di chuyển từ vùng dịch có thể mang virus đến các khu vực mới, gây ra sự lây lan trong cộng đồng địa phương.
Chikungunya là một mối đe dọa sức khỏe cộng đồng toàn cầu, với virus CHIKV lây truyền qua muỗi Aedes là nguyên nhân cốt lõi. Lịch sử bùng phát của bệnh cho thấy một mô hình lây lan rộng khắp các châu lục, chứng tỏ khả năng thích ứng cao của virus. Các yếu tố dịch tễ phức tạp, từ biến đổi khí hậu, đô thị hóa, đến sự di chuyển của con người, đã tạo điều kiện thuận lợi cho dịch bệnh lan truyền và tái bùng phát. Hiểu rõ các động lực dịch tễ của Chikungunya là nền tảng để phát triển các biện pháp phòng ngừa và ứng phó kịp thời, giảm thiểu tác động của căn bệnh này lên sức khỏe cộng đồng toàn cầu trong bối cảnh hiện nay.